

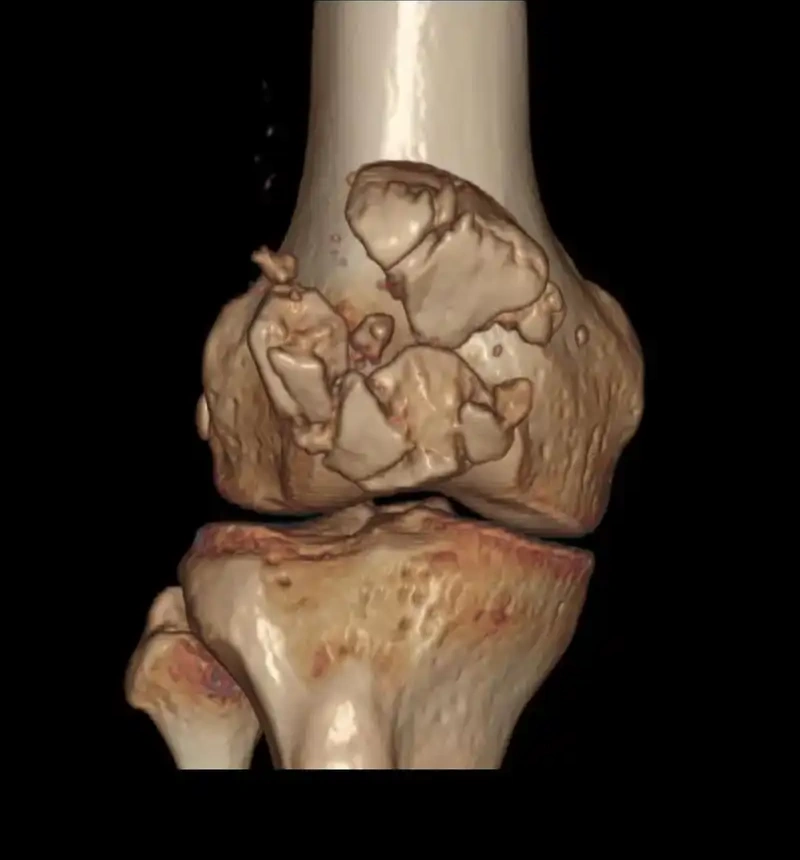
髌骨作为伸膝装置的核心,其骨折治疗目标是恢复关节面平整与伸膝连续性。对于移位>3 mm、关节面台阶>2 mm或伸膝装置破坏的骨折,手术是必要选择。从传统张力带到微创技术,再到生物力学优化,髌骨骨折手术治疗正经历从“广泛切开”向“精准固定”的转变。
1 传统切开复位内固定术
1.1 环扎与张力带技术
环扎固定虽操作简单,但对抗膝关节屈伸时的分离移位能力有限,易发生钢丝切割。张力带技术将关节前表面的张力转化为断面压应力,成为经典术式。传统克氏针张力带固定可靠,但存在克氏针尾刺激、松动甚至断裂等并发症。
为此,多种改良技术应运而生:
· 带孔克氏针张力带:钢丝穿过针孔,防脱落,尾端易折断,刺激小。
· 空心螺钉张力带:以螺钉替代克氏针,提供持续加压,软组织激惹更少,适用于横形或纵形骨折。
· 高强度缝线张力带:使用不可吸收缝线,避免金属内固定激惹,降低滑脱风险。
1.2 钢板内固定系统
对于粉碎性骨折或下极骨折,钢板系统优势明显。
· 篮网钢板:外形与髌骨下极匹配,多方向把持,长期随访优良率达100%。
· HPS锁定钢板(T形/Y形):贴合髌骨主体,产生张力带效应,远端锁定螺钉增强稳定性。
· “锚环”钢板:有限元分析显示其应力分布更优,临床并发症发生率显著低于传统张力带。
2 微创手术技术
2.1 微创小切口技术
传统开放手术切口长、软组织损伤大、术后皮肤麻木常见。微创小切口技术(切口仅1~2 cm)通过个性化设计切口位置,实现精准复位与牢固固定。其优势包括:创伤小、术后疼痛轻、早期功能锻炼更容易,有效预防关节僵硬和肌肉萎缩,且并发症率明显降低。
2.2 关节镜辅助技术
关节镜可清晰观察关节面复位情况、评估螺钉深度,同时清除关节腔积血及游离体,最大程度保护髌周血运。临床研究证实,关节镜辅助下微创内固定较切开复位组骨折愈合更快、膝关节功能更优、并发症率更低(3.33% vs 20.00%),传统开放手术是并发症的独立危险因素。
2.3 微创技术的适应证与局限
微创技术适用于大多数横形、纵形及部分粉碎性骨折,但对术者操作要求高,对于关节面严重塌陷、粉碎程度极高的复杂骨折,仍需谨慎选择,必要时转为开放手术。
3 特殊类型骨折的治疗
3.1 髌骨下极骨折
下极骨折多呈粉碎性,CT分型比X线片更能反映真实情况(88%为粉碎性,X线仅44%)。治疗上,下极切除联合髌韧带止点上移操作简便,但存在髌骨高度丢失、伸膝结构完整性破坏等问题;保留髌骨的切开复位内固定在功能恢复和疼痛控制方面更具优势。
常用固定方式包括:
· 张力带联合“渔网”缝线:有限元分析证实稳定性更佳。
· 张力带联合迷你钢板:Bostman评分优良,无内固定失败。
· 克氏针张力带联合Krachow缝合及Nice结:平均9周骨性愈合,优良率93.75%。
3.2 髌骨横行与粉碎性骨折
横行骨折可采用经皮穿刺或小切口微创张力带固定,避免广泛切开。粉碎性骨折因骨折块多、固定困难,翻修率高达21%~58%,钢板系统(篮网、锚环)或多技术组合(张力带+环扎)成为更优选择。
4 生物力学研究与内固定优化
4.1 有限元分析的应用
有限元分析通过构建骨折模型,模拟不同载荷下内固定的应力与位移分布,为内固定选择与优化提供理论依据。其价值体现在:
· 比较不同内固定的生物力学稳定性;
· 预测内固定疲劳失效风险;
· 指导个性化术前规划。
4.2 不同内固定的生物力学比较
一项有限元研究对比三种髌骨下极骨折固定方式:
· A组:克氏针张力带
· B组:张力带+环抱
· C组:张力带+纵向捆绑
结果发现,C组在300~500 N载荷下位移和应力最小,生物力学强度最优,更有利于术后早期功能锻炼。研究同时验证了各内固定应力均未超过材料屈服强度,安全性可靠。
4.3 可吸收材料的应用
羟基磷灰石/聚-L-丙交酯等可吸收材料兼具高机械强度与良好生物相容性,制成的空心螺钉联合不可吸收缝线环扎,可避免二次手术取出内固定,尤其适用于年轻患者,且组织反应小、并发症低。
5 展望与结语
髌骨骨折手术治疗已从单一的张力带技术,发展为包括微创技术、钢板系统、组合固定及生物力学优化的多元化体系。各技术各有优势与适应证,临床决策需综合考虑骨折类型、粉碎程度、软组织条件及患者功能需求,实现个体化治疗。
未来发展方向可归纳为:
· 微创化:进一步缩小创伤,加速康复;
· 智能化:借助导航、3D打印实现精准固定;
· 个性化:根据患者解剖定制内固定物;
· 生物化:推广可吸收材料,避免二次手术。
多学科协作与技术融合将持续推动髌骨骨折治疗向更精准、更微创、更安全的方向发展。
 0
0












