

腰椎压缩性骨折的诊断与治疗
概述与解剖基础
· 定义
· 腰椎压缩性骨折:指由于轴向暴力(垂直压缩)、骨质疏松或病理性破坏,导致椎体前柱高度丢失,呈“楔形变”的骨折。
· 区别于爆裂性骨折(累及后柱,波及椎管)。
· 解剖回顾
· 腰椎的生理曲度(前凸)。
· 三柱理论(Denis分类):
· 前柱:前纵韧带、椎体前2/3。
· 中柱:后纵韧带、椎体后1/3(关键:影响神经功能)。
· 后柱:椎弓、棘突、后方韧带复合体。
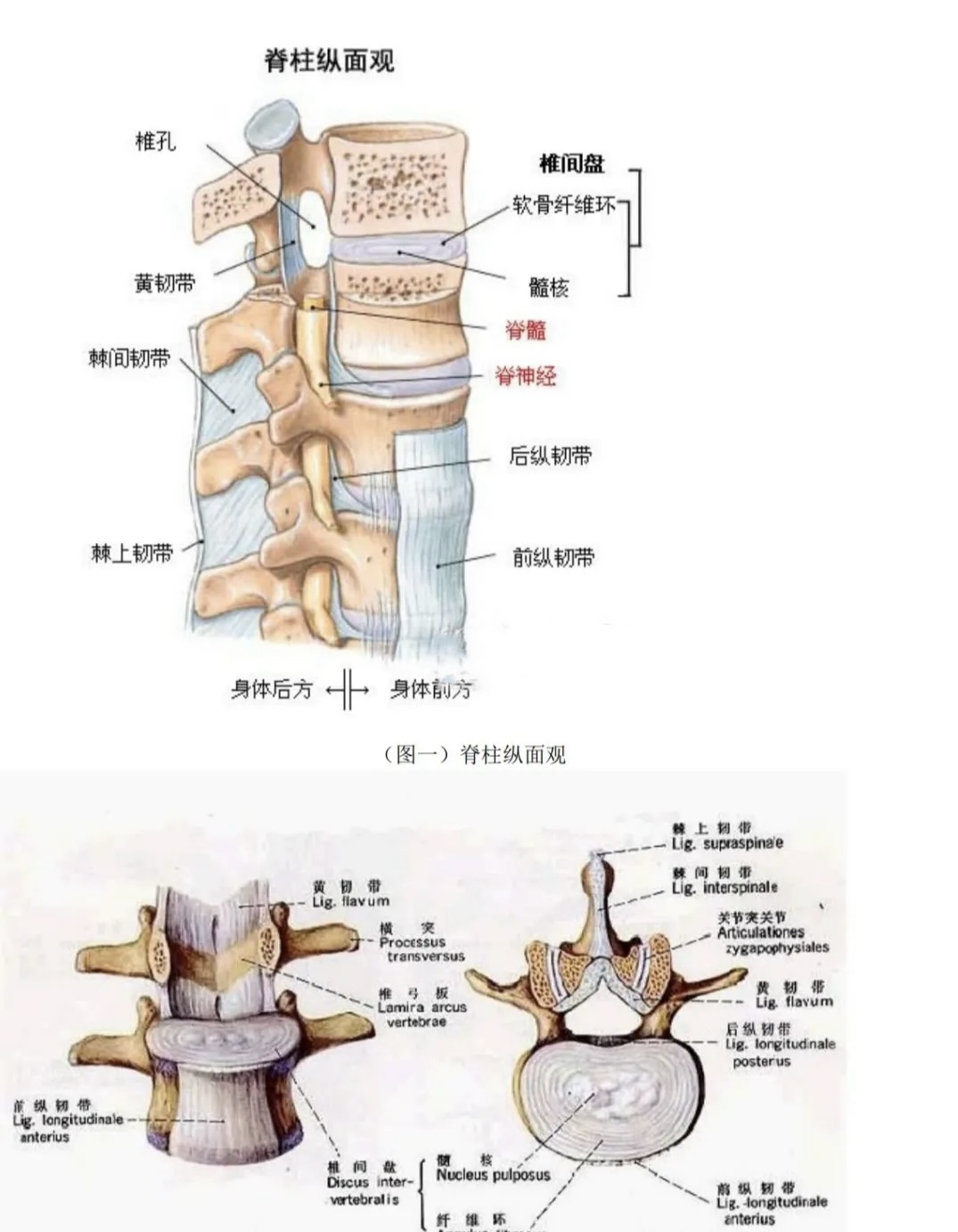
好发部位
· 胸腰段(T11-L2):活动度与固定段的交界处,应力最集中。
病因与发病机制
· 创伤性(高能量损伤)
· 多见于青壮年。
· 机制:轴向压缩 + 屈曲(如高处坠落足跟着地,或重物砸肩)。
· 分型:稳定性 vs. 不稳定性。
· 骨质疏松性(低能量损伤)
· 多见于绝经后女性、老年男性。
· 机制:轻微外伤(如滑倒坐地、弯腰提物)甚至无明显诱因。
· 临床意义:随着人口老龄化,发病率显著上升。
· 病理性
· 肿瘤(转移瘤、多发性骨髓瘤)、感染(结核)导致骨质破坏后发生。
临床表现与影像学
· 临床症状
· 疼痛:局部锐痛,站立、翻身时加重,平卧减轻。可向双侧或单侧放射(但通常不按典型神经根节段分布)。
· 活动受限:无法站立或行走。
· 神经损伤:双下肢感觉运动障碍、大小便功能障碍(提示需急诊手术)。
· 体格检查
· 局部叩击痛(+)。
· 棘突后凸畸形(局部隆起)。
· 神经专科检查:肌力、感觉、反射、肛门括约肌张力。
· 影像学诊断
· X线:首选。显示椎体楔形变,侧位片可见前缘压缩>20%-30%有临床意义。
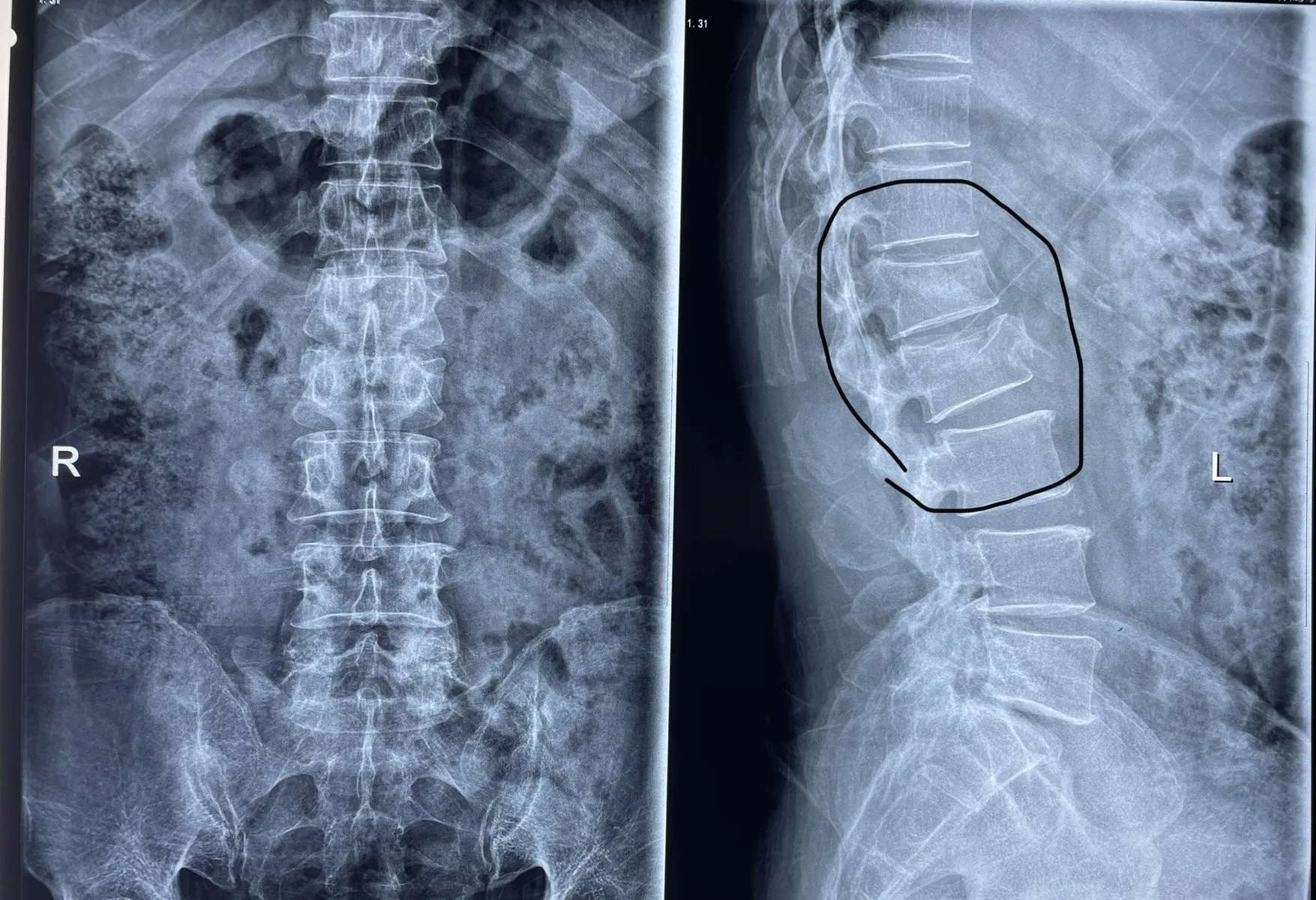
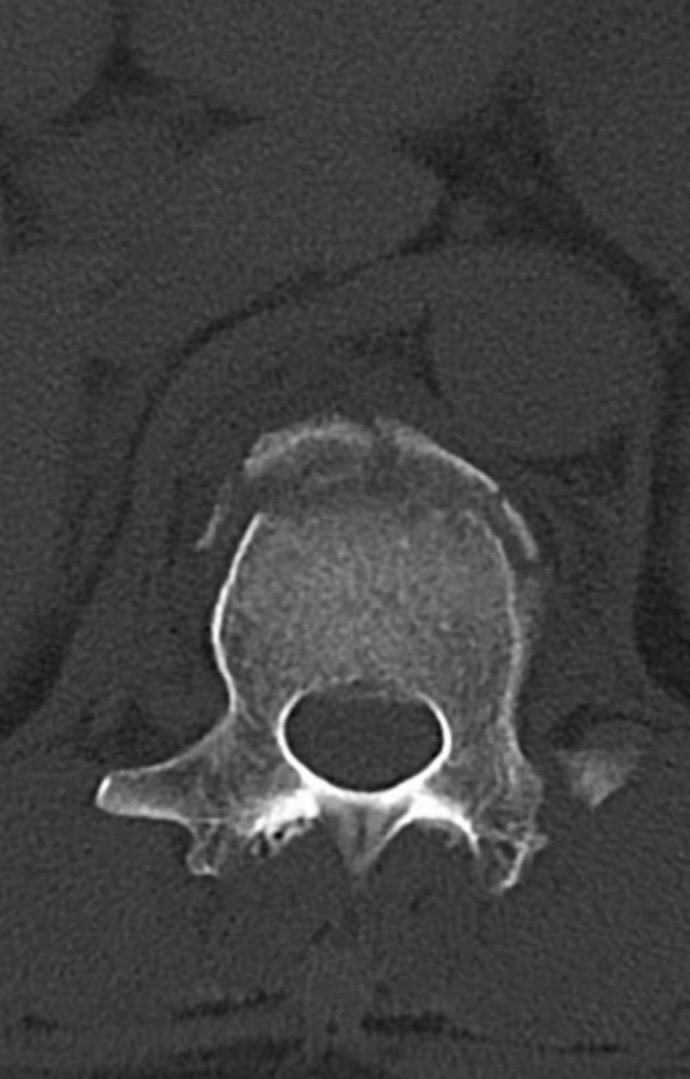
· CT:清晰显示骨性结构、骨折线、椎管占位、椎体后壁是否完整(鉴别爆裂性骨折)。
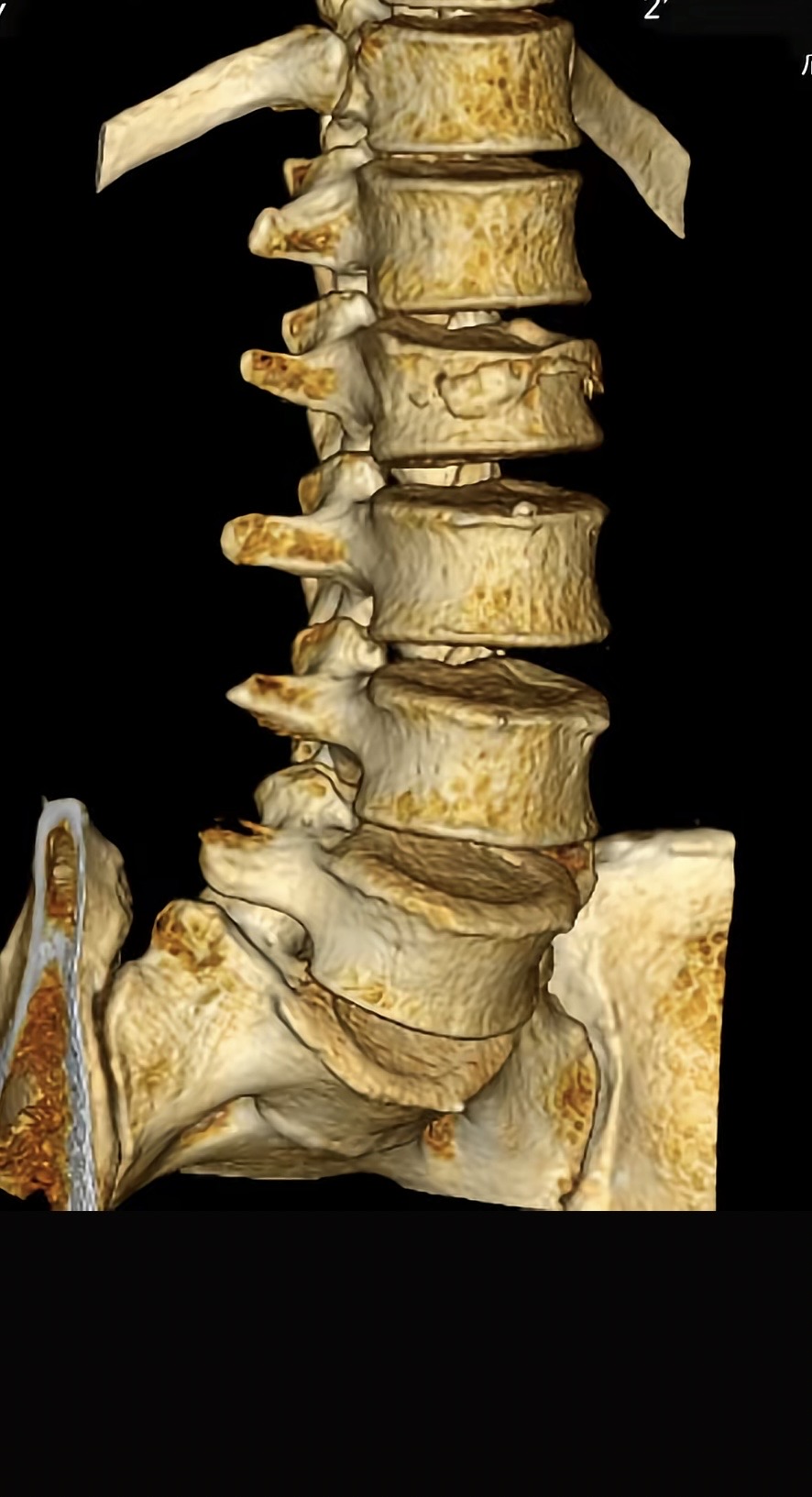
· MRI:金标准。显示骨髓水肿(新鲜骨折 vs 陈旧骨折)、后纵韧带及椎间盘损伤、脊髓或马尾神经受压情况。

分型与诊断标准
· 常见分型
· AO分型(A型:压缩损伤;B型:前方或后方张力带损伤;C型:移位损伤)。
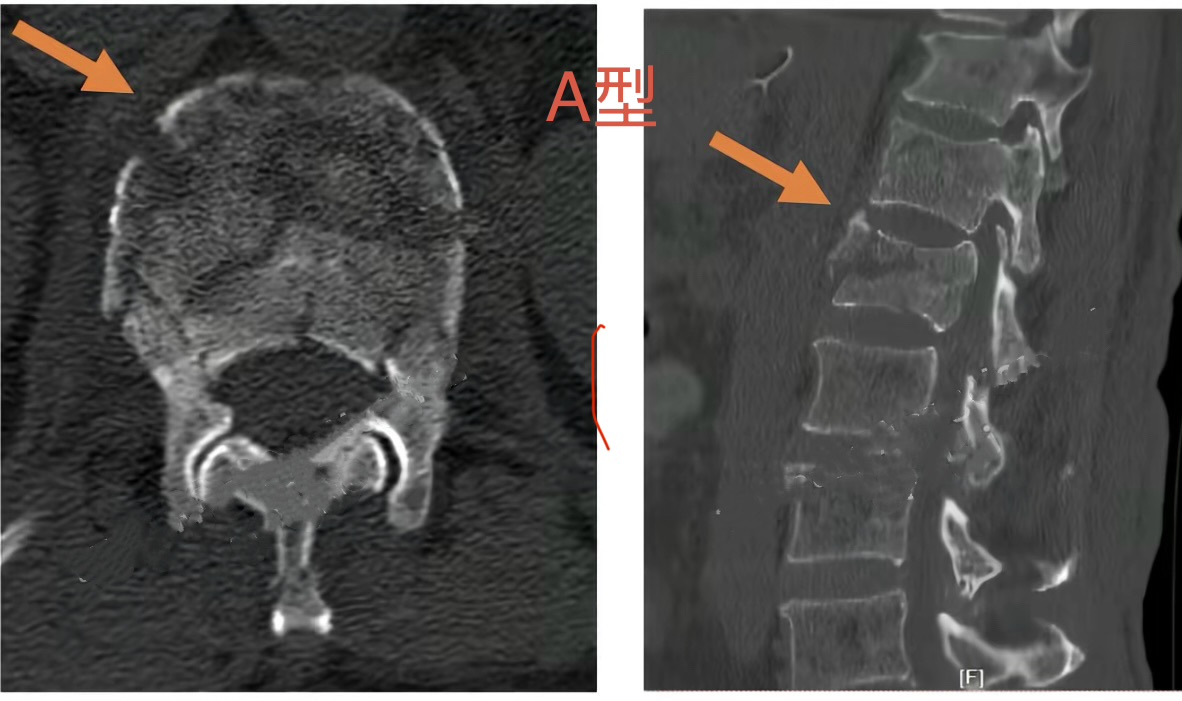
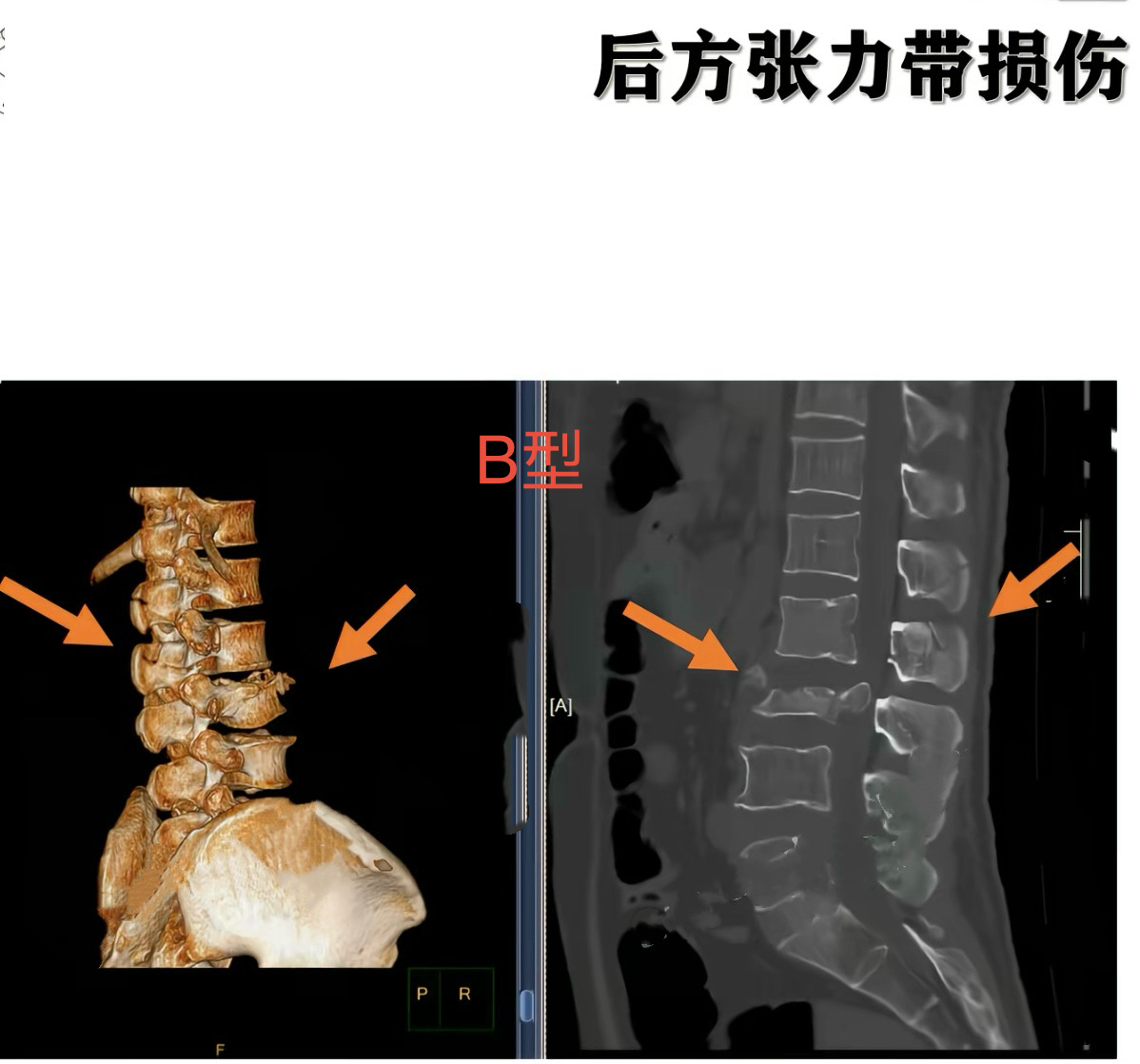
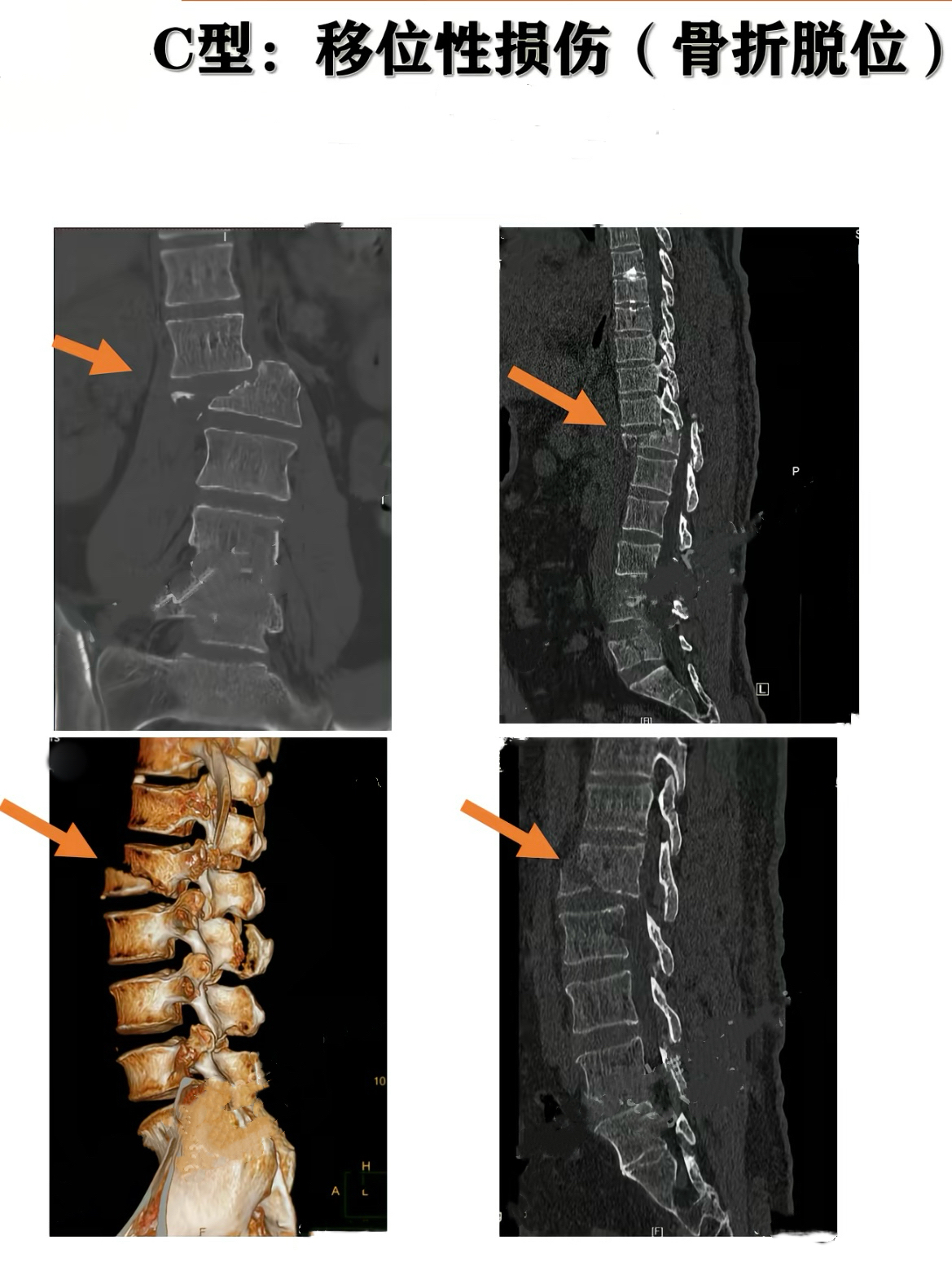
· TLICS评分(胸腰椎损伤分类及严重程度评分)
· 形态:压缩1分,爆裂2分,旋转/移位3分。
· 后纵韧带复合体:完整0分,可疑2分,断裂3分。
· 神经损伤:无0分,根性损伤2分,完全性脊髓损伤/马尾综合征3分。
· 治疗决策:<4分保守治疗,=4分依据医生经验,>4分手术治疗。
· 骨质疏松性骨折的特定分型
· Genant半定量法:轻度(20-25%)、中度(25-40%)、重度(>40%)。
治疗策略
(一)保守治疗(适用于稳定性骨折、TLICS<4分、无神经损伤)
· 绝对卧床休息:硬板床,轴式翻身(4-6周)。
· 镇痛:NSAIDs、非阿片类止痛药。
· 抗骨质疏松治疗(针对老年患者):钙剂、维生素D、双膦酸盐、地舒单抗等。
· 康复:早期肌肉等长收缩训练,后期腰背肌功能锻炼(五点支撑、小燕飞)。
· 支具:胸腰骶矫形器(TLSO),佩戴8-12周。
(二)手术治疗
1. 微创手术(PVP/PKP)——主要针对骨质疏松性骨折
· PVP(经皮椎体成形术):注入骨水泥稳定椎体,缓解疼痛。
· PKP(经皮球囊扩张椎体后凸成形术):球囊扩张恢复部分高度,纠正后凸畸形,降低骨水泥渗漏率。
· 适应症:疼痛剧烈、保守无效、压缩严重(>1/3)。
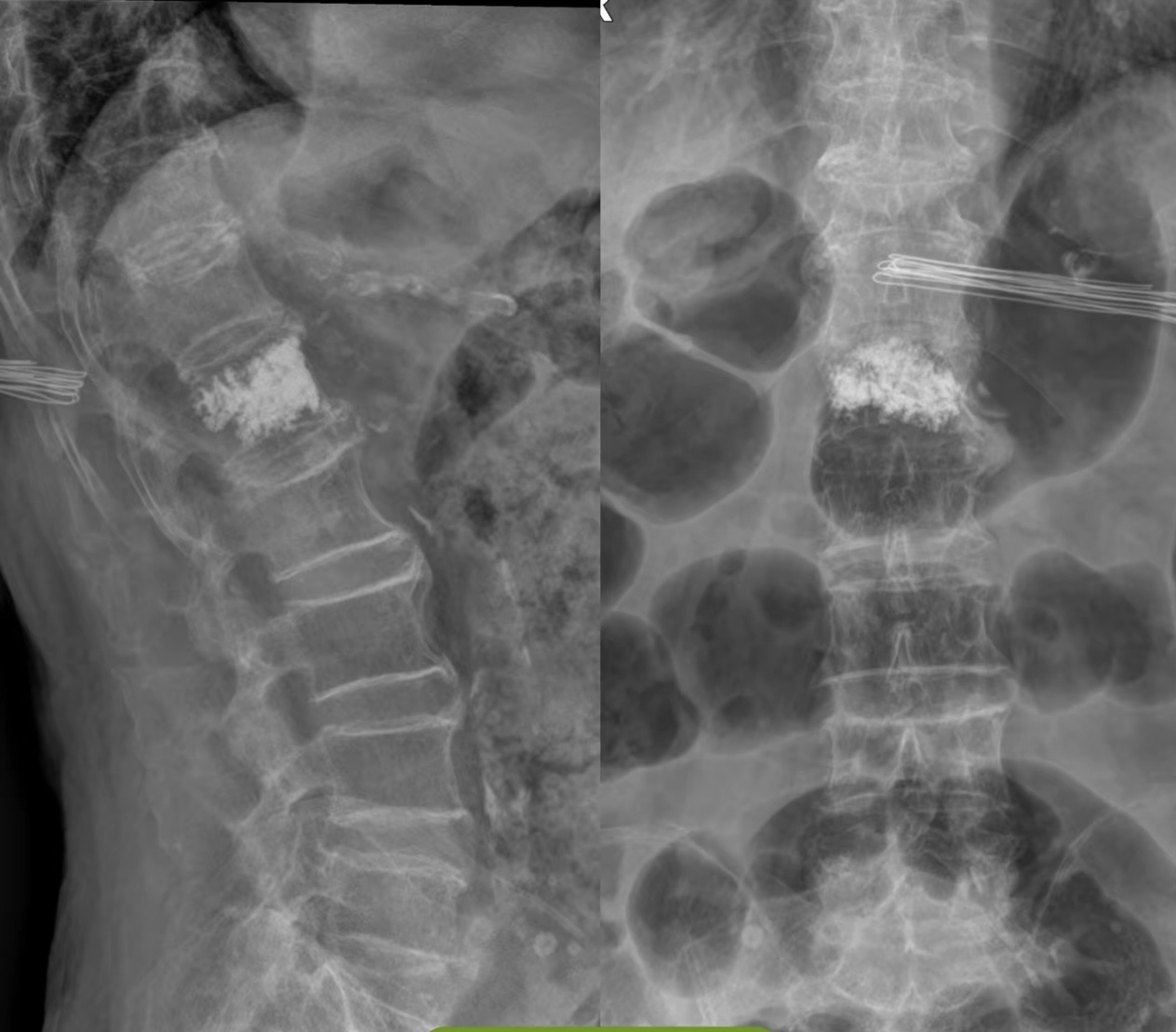
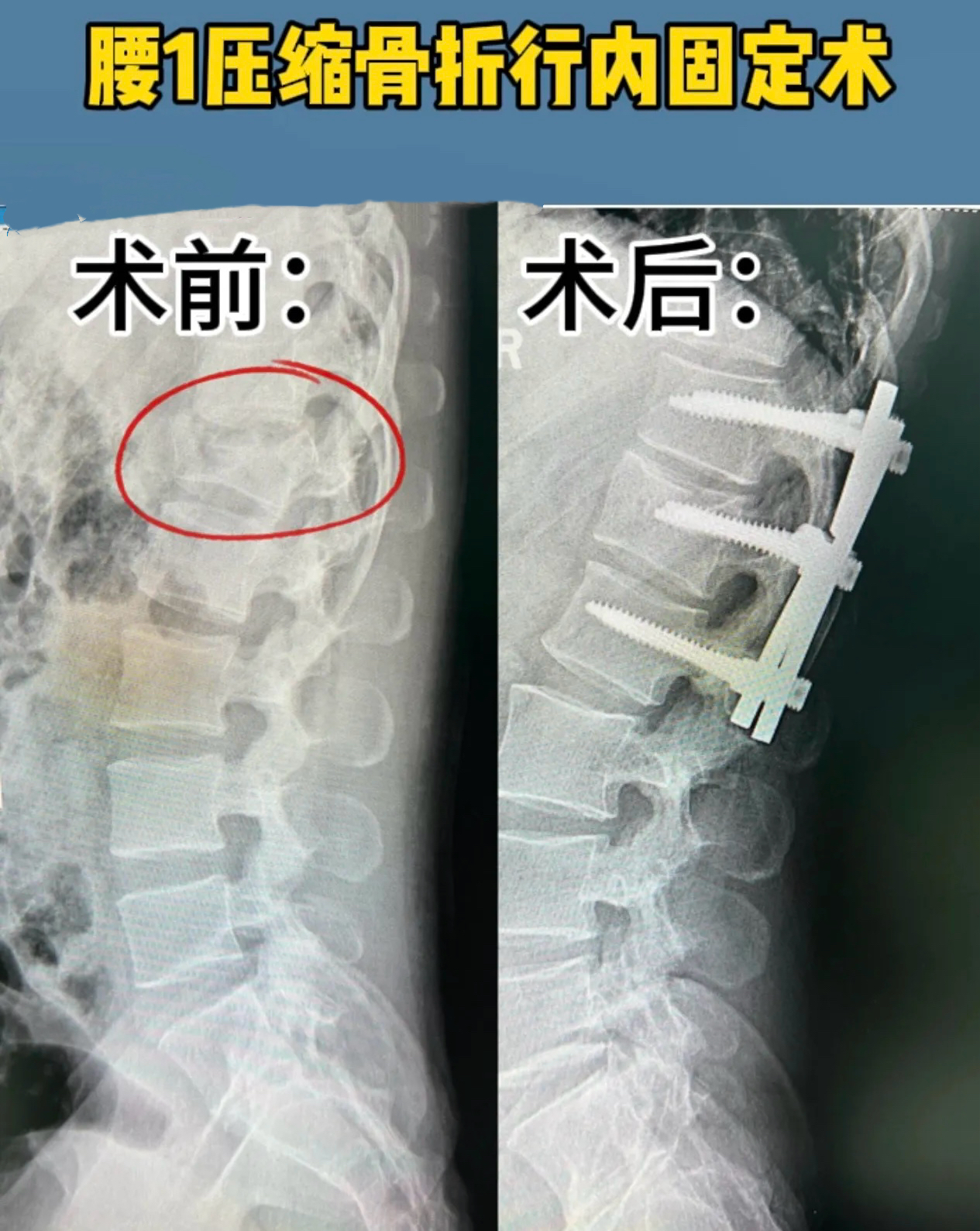
2. 开放内固定手术——针对青壮年创伤性不稳定骨折
· 术式:后路椎弓根钉棒系统内固定(经皮微创或开放)。
· 原则:撑开复位,恢复椎体高度,维持矢状面平衡。
· 减压指征:伴有骨块后移压迫脊髓、马尾综合征时,需行椎板减压+内固定。
康复与并发症预防
· 康复分期
· 早期(0-2周):床上被动活动,防深静脉血栓(踝泵运动)。
· 中期(2-8周):佩戴支具下地,循序渐进负重。
· 晚期(8周后):核心肌群强化,矫正不良姿势。
· 并发症
· 长期卧床相关:坠积性肺炎、压疮、深静脉血栓、便秘、肌肉萎缩。
· 手术相关:骨水泥渗漏(神经压迫)、内固定松动、感染、邻近节段退变。
· 骨不连/畸形愈合:驼背(后凸畸形)导致矢状面失衡。
特殊人群管理(骨质疏松性骨折)
· 治疗难点
· 内固定把持力差(“钉子打在沙子里”)。
· 全身状况差,麻醉风险高。
· 综合管理
· 骨水泥强化技术:对于行内固定者,可结合“骨水泥螺钉”增强稳定性。
· 全程抗骨松:术后立即启动抗骨质疏松治疗,预防再发骨折(再发风险高达20%-30%)。
· 跌倒风险评估:平衡训练、家居环境改造。
腰椎压缩性骨折评估关键:神经功能+脊柱稳定性+骨质量;治疗核心:稳定骨折、解除神经压迫、早期功能锻炼;老年患者要重视抗骨质疏松治疗,预防再骨折,康复治疗要循序渐进,避免过早负重,早发现、早诊断、早治疗。
 0
0












