

 警惕肢体的“密闭空间危机”——骨筋膜室综合征
警惕肢体的“密闭空间危机”——骨筋膜室综合征
在骨科急诊中,骨筋膜室综合征是一种极具危险性的急性病症,它如同肢体深处的“隐形杀手”,若延误治疗可能导致肢体残疾甚至危及生命。很多人对这种疾病感到陌生,殊不知它常与创伤、骨折等情况相伴发生,了解其相关知识对及时救治至关重要。
骨筋膜室综合征是指由骨、骨间膜、肌肉间隔和深筋膜构成的密闭骨筋膜室内,因压力急剧升高导致肌肉和神经急性缺血缺氧而引发的一系列症状。人体四肢尤其是前臂掌侧和小腿,是该病的高发部位,这些区域的筋膜室结构坚韧缺乏弹性,一旦内部压力升高,很难自行缓解。
该病的成因主要分为两类:一是筋膜室内容物增多,如骨折后血肿形成、严重软组织挫伤导致的水肿,或是血管损伤后恢复血供引发的反应性肿胀;二是筋膜室容积减小,常见于石膏、绷带包扎过紧,或肢体长时间受压,如昏迷、麻醉状态下的体位不当。此外,医源性因素如截石位手术时间过长、输液不当等,也可能诱发该病。
骨筋膜室综合征的病情发展极为迅速,可分为三个阶段。早期为濒临缺血性肌挛缩,此时及时抢救能避免肌肉坏死,对肢体功能影响极小;若缺血持续,会进入缺血性肌挛缩阶段,部分肌肉坏死修复后形成瘢痕挛缩,导致Volkmann挛缩等畸形,严重影响肢体功能;最严重时会出现坏疽,大量肌肉坏死无法修复,还可能因毒素入血引发急性肾衰竭、休克等全身并发症,甚至需要截肢保命。
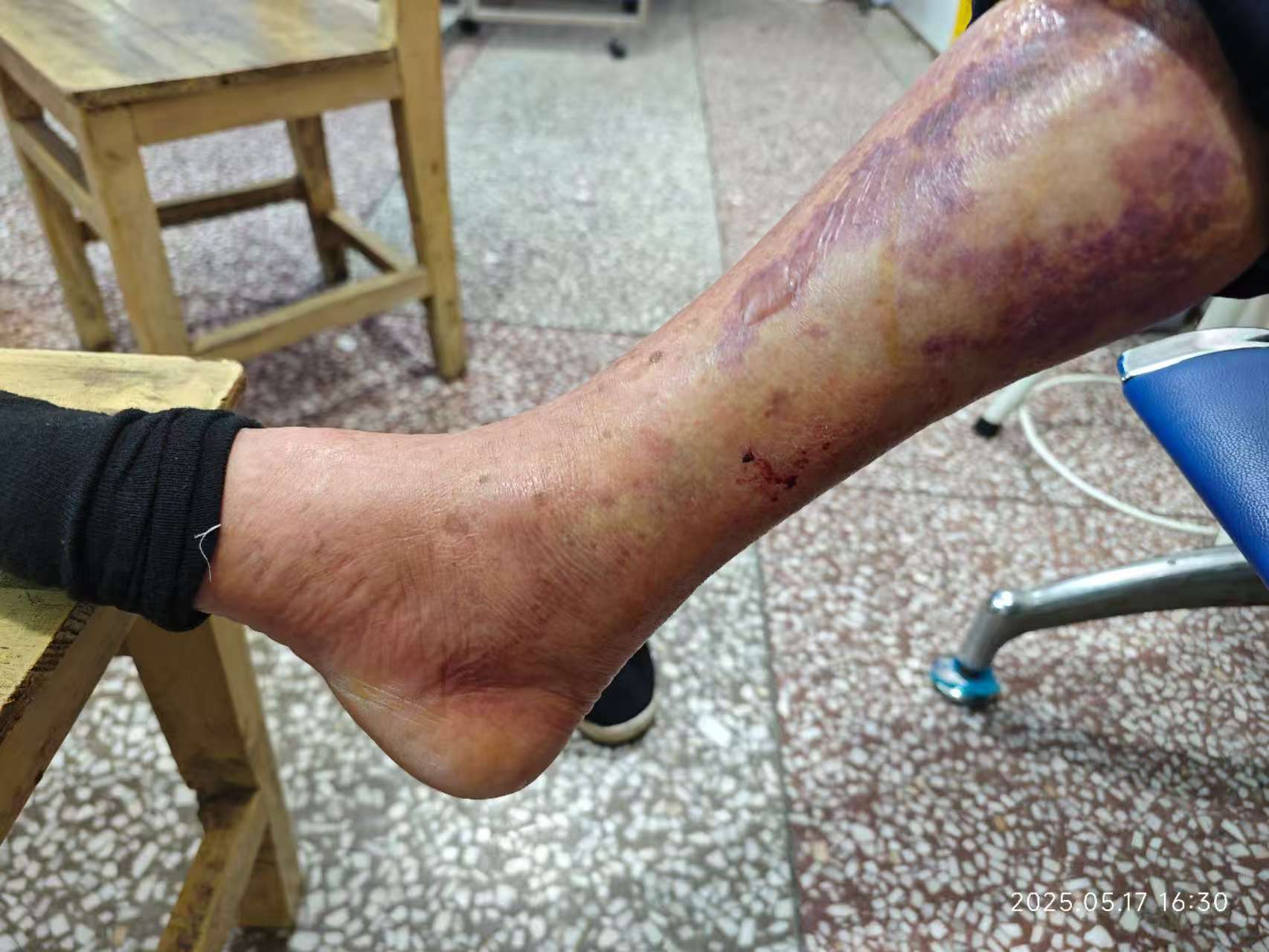
识别早期症状是救治的关键。该病典型表现为“疼痛、肿胀、感觉异常、运动障碍”:受伤肢体出现持续性剧烈疼痛,且服用止痛药无法缓解,被动牵拉受累肌肉时疼痛会加剧;肢体明显肿胀,皮肤张力增高,可能出现苍白、发绀或大理石样花纹;手指或足趾出现麻木、感觉迟钝,严重时感觉丧失;肌肉力量减弱,甚至出现活动受限。尤其需要注意的是,儿童可能无法清晰表达疼痛,常表现为烦躁不安、对镇痛药物需求持续增加,需家长格外留意。
诊断方面,医生会结合创伤病史、典型症状和体征进行初步判断,而骨筋膜室压力测定是重要依据,当舒张压与筋膜室内压的差值≤30mmHg时,即可确诊。此外,超声检查、血清肌酸激酶检测等也能辅助评估病情。
治疗的核心是“早期减压”,黄金治疗时间窗为伤后6-8小时,最迟不宜超过12小时。确诊后需立即采取筋膜切开减压术,通过足够长的切口彻底切开筋膜,恢复血液循环,这是防止肌肉神经坏死的最有效方法。早期轻症患者可尝试非手术治疗,如松开过紧的固定物、抬高患肢至心脏水平,同时使用甘露醇等脱水药物和硝酸甘油等扩血管药物,但需严密监测压力,一旦无效立即转为手术。
预防骨筋膜室综合征同样重要。骨折固定时需确保石膏、绷带松紧适度,包扎后要密切观察肢体颜色、温度和感觉;创伤早期可局部冷敷15-30分钟减轻肿胀,3-4天后改用热敷促进循环;肢体受伤后避免过度抬高,防止加重缺血;对于昏迷、手术患者,要定时更换体位,避免肢体长时间受压。
骨筋膜室综合征的预后完全取决于救治时机,有数据显示,诊断后12小时才进行减压手术的患者,完全恢复率仅为8%。因此,无论是创伤患者还是医护人员,都应提高对该病的认识,一旦发现相关症状,务必立即就医。重视肢体的“求救信号”,才能有效化解这场“密闭空间危机”,守护肢体功能与生命安全。
 0
0












