

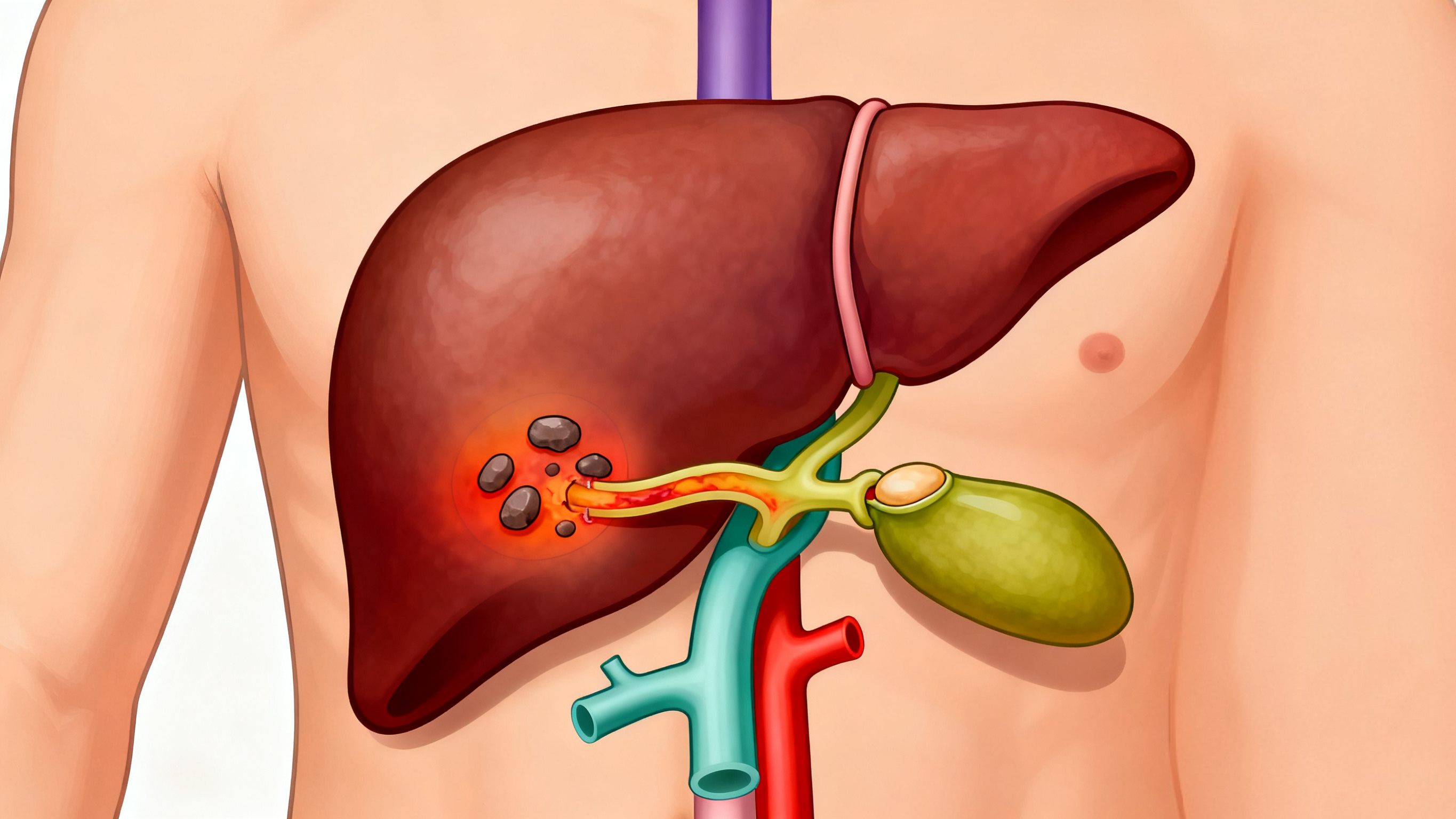
在人体右上腹的腹腔深处,藏着一个形如小梨的器官 —— 胆囊。它虽体积不大,却承担着储存、浓缩胆汁的重要使命,帮助人体高效消化脂肪。然而,当这个 “消化助手” 突发炎症时,就会引发急性胆囊炎,带来剧烈疼痛与健康风险,成为需要紧急响应的 “身体警报”。
急性胆囊炎的发病多与胆囊结石密切相关,约 90% 以上的患者存在胆囊结石问题。当结石堵塞胆囊管,胆汁无法正常排出,积聚在胆囊内引发细菌感染,或结石直接刺激胆囊黏膜导致炎症反应,就会触发急性发作。此外,暴饮暴食、大量进食油腻食物、过度劳累等因素,会刺激胆囊强烈收缩,也可能成为发病的诱因。值得注意的是,少数无结石患者可能因胆囊管狭窄、胆汁淤积或感染等原因发病,这类情况虽相对少见,但病情进展可能更隐匿。
急性胆囊炎的典型症状具有鲜明特征,堪称 “警报信号”。发病初期,患者会感到右上腹突发持续性疼痛,疼痛程度剧烈且逐渐加重,部分患者的疼痛会放射至右肩、后背或右肩胛骨区域。这种疼痛在进食油腻食物后会明显加剧,这是因为脂肪消化需求刺激胆囊收缩,进一步加重炎症与梗阻。除了疼痛,患者常伴随发热症状,体温一般在 38℃以上,若出现高热则可能提示炎症加重或并发胆管感染。恶心、呕吐也是常见表现,呕吐物多为胃内容物,严重时可能呕吐胆汁,部分患者还会出现腹胀、食欲减退等消化不良症状。当炎症影响到肝脏或胆道时,患者可能出现皮肤、眼白发黄的黄疸症状,这意味着病情已较为严重,需立即就医。
一旦出现上述症状,及时就医是挽救健康的关键。急性胆囊炎若延误治疗,可能引发胆囊穿孔、坏疽、胆汁性腹膜炎等严重并发症,甚至危及生命。医生通常会通过体格检查、血常规、腹部超声等方式明确诊断。腹部超声是首选的检查手段,能清晰显示胆囊大小、胆囊壁厚度、结石位置及胆囊管梗阻情况,为诊断提供直接依据。
治疗方面,急性期以保守治疗为主,核心原则是让胆囊 “休息”。患者需禁食禁水,减少胆囊收缩负担,同时通过静脉输液补充水分与营养。医生会使用抗生素控制感染,应用解痉止痛药缓解疼痛,部分患者还需使用利胆药物帮助胆汁排出。若保守治疗无效,或患者出现胆囊穿孔、高热不退、黄疸加重等情况,则需及时进行手术治疗,目前腹腔镜胆囊切除术是常用的微创治疗方式,具有创伤小、恢复快等优势,多数患者术后 1-2 周即可恢复正常生活。
预防急性胆囊炎,关键在于规避风险因素。对于有胆囊结石的人群,应定期复查,遵医嘱治疗,必要时及时手术切除胆囊,避免结石引发炎症。日常饮食需养成规律习惯,三餐定时定量,避免暴饮暴食,减少高脂肪、高胆固醇食物的摄入,如肥肉、油炸食品、动物内脏等,多吃蔬菜、水果、全谷物等富含膳食纤维的食物,帮助促进胆汁排泄。同时,保持适度运动、控制体重,避免过度劳累与精神紧张,也能降低发病风险。此外,若出现右上腹不适、消化不良等轻微症状,切勿忽视,应及时检查,做到早发现、早干预。
胆囊虽小,却关乎消化健康。急性胆囊炎的突发警示我们,关注腹部细微不适,养成健康生活习惯,是预防疾病的根本。当右上腹出现剧烈疼痛等 “警报信号” 时,切勿抱有侥幸心理,及时就医、科学治疗,才能让胆囊恢复健康,让身体重归平稳。
 0
0












